Wczesna odpowiedź jako predyktor sukcesu leczenia moczenia
Terapia alarmowa jest powszechnie uznawana za leczenie pierwszego wyboru w moczeniu nocnym.
Jej skuteczność jest dobrze udokumentowana i pozostaje filarem opieki niefarmakologicznej.
Jednocześnie lekarze znają wyzwania, które pojawiają się po rozpoczęciu leczenia. Terapia alarmowa może być wymagająca dla rodzin, zasobożerna dla systemów opieki zdrowotnej oraz trudna do oceny w czasie rzeczywistym.
Jedno pytanie powraca w praktyce klinicznej nieustannie:
Jak długo powinniśmy kontynuować terapię alarmową, zanim dowiemy się, czy działa?
Tradycyjne podejście – i jego ograniczenia
Historycznie terapia alarmowa była często oceniana po sześciu do ośmiu tygodniach. Ten okres stał się częścią rutyny klinicznej, ukształtowany przez wczesne badania i długoletnią praktykę.
Jednak to podejście ma wyraźne ograniczenia.
Dla rodzin, przedłużające się leczenie bez widocznej poprawy może prowadzić do frustracji, zmęczenia i zmniejszonej motywacji.
Dla klinicystów może wprowadzać niepewność, kiedy zachęcać do wytrwałości, a kiedy rozważyć zmianę strategii leczenia.
Dłuższe oczekiwanie nie zawsze oznacza więcej nauki. Kluczowe pytanie to nie jak długo trwa leczenie, lecz co dzieje się na jego wczesnym etapie.
Co mówi nam dowód na temat wczesnej odpowiedzi
Corpus badań wykazuje, że pierwsze trzy do czterech tygodni terapii alarmowej mają dużą wartość prognostyczną.
Wiele badań wykazało, że:
- Zmniejszenie liczby wilgotnych nocy we wczesnej fazie leczenia silnie przewiduje długoterminowy sukces.
- Dzieci, które wykazują niewielką lub żadną poprawę po pierwszych tygodniach, mają znacznie mniejsze szanse na osiągnięcie suchości w późniejszym czasie.
- Ta wartość predykcyjna utrzymuje się nawet po uwzględnieniu czynników takich jak nietrzymanie moczu w ciągu dnia czy sytuacja rodzinna.
Innymi słowy, wczesna odpowiedź to nie tylko zachęta — to informacja.
Pierwsze tygodnie leczenia, zamiast być tylko etapem do „przetrwania”, dostarczają praktycznych wskazówek klinicznych.
Implikacje kliniczne: kiedy struktura ma większe znaczenie niż wytrwałość
Uznanie znaczenia wczesnej odpowiedzi zmienia sposób zarządzania terapią alarmową w praktyce.
Wczesna kontrola pozwala klinicystom na:
- szybszą identyfikację osób nieodpowiadających na leczenie
- dostosowanie oczekiwań z rodzinami
- ponowne rozważenie czasu lub sposobu leczenia
- zmniejszenie zbędnego obciążenia dziecka i opiekunów
Co ważne, decyzja o przerwie lub zaprzestaniu leczenia, które nie wykazuje wczesnego efektu, nie jest porażką. W wielu przypadkach oznacza lepszą, bardziej spersonalizowaną opiekę.
Strukturalne podejście do wczesnej oceny wspiera podejmowanie decyzji klinicznych i pomaga odejść od biernych strategii „czekaj i zobacz”.
Perspektywa rodziny – jasność buduje zaufanie
Dla rodzin pierwsze tygodnie terapii alarmowej są często najbardziej wymagające. Powszechne są zaburzenia snu, napięcie emocjonalne i niepewność.
Jasna komunikacja o tym, czego się spodziewać — i kiedy efekty leczenia powinny być widoczne — pomaga rodzinom poczuć wsparcie i zrozumienie.
Gdy klinicy oparte są na wczesnych, obserwowalnych wzorcach, a nie przedłużonej niepewności, to:
- wzmacnia zaufanie
- zmniejsza poczucie winy lub porażki
- wspiera przestrzeganie leczenia, gdy jest ono kontynuowane
- potwierdza doświadczenia rodziny
Wczesna ocena jest więc nie tylko klinicznie uzasadniona, ale także etycznie i relacyjnie ważna.
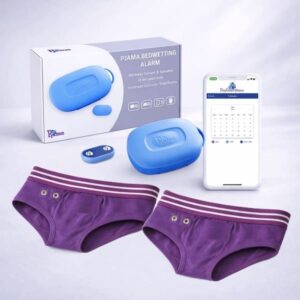
Rola strukturalnego i cyfrowego monitoringu
Identyfikacja wczesnej odpowiedzi wymaga wiarygodnych danych i konsekwentnego monitorowania.
Narzędzia cyfrowe mogą wspierać ten proces poprzez:
- ułatwianie codziennej rejestracji
- uwidacznianie wzorców leczenia
- wspieranie wspólnego podejmowania decyzji przez rodziny i dostawców opieki zdrowotnej
Wartość nie tkwi w samej technologii, lecz w umożliwieniu terminowych, świadomych decyzji klinicznych, dostosowanych do sytuacji każdego dziecka.
Przemyślenie terapii alarmowej – nie czy, ale kiedy
Terapia alarmowa pozostaje skutecznym i opartym na dowodach leczeniem moczenia.
Jednak jej sukces zależy od właściwego czasu, właściwych oczekiwań i właściwego monitoringu.
Cztery tygodnie mogą wystarczyć, by określić kierunek.
Cztery tygodnie mogą zmniejszyć niepewność.
Cztery tygodnie mogą poprawić opiekę.
Wczesna odpowiedź nie tylko przewiduje wynik —
pomaga klinicystom zapewnić lepsze, bardziej elastyczne leczenie.
Bibliografia
Nevéus T i wsp. Ocena i leczenie monosymptomatycznego moczenia: dokument standaryzacyjny Międzynarodowego Towarzystwa Kontynencji Dziecięcej (ICCS). J Urol. 2010.
Glazener CM, Evans JH. Interwencje alarmowe w moczeniu nocnym u dzieci. Cochrane Database Syst Rev. 2005.
Larsson J, Borgström M, Karanikas B, Nevéus T. Wartość historii choroby i wczesnych danych leczenia jako predyktorów odpowiedzi na terapię alarmową w moczeniu. J Pediatr Urol. 2023.
Nevéus T, Eggert P. Predyktory odpowiedzi i przestrzegania terapii alarmowej. J Pediatr Urol.
Franco I i wsp. Nietrzymanie moczu u dzieci: ocena i zarządzanie kliniczne. Wiley Blackwell, 2015.